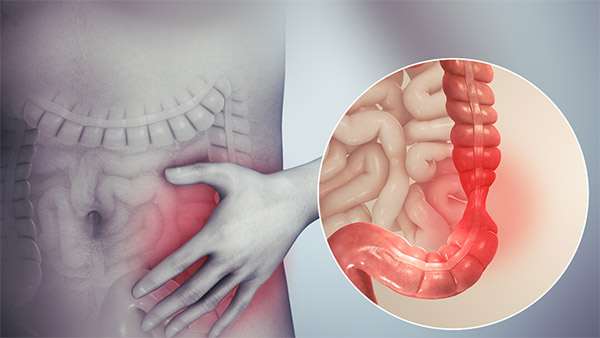
پروکتیت یا التهاب راست روده چیست؟ پروکتیت التهاب پوشش راست روده است. این التهاب در انتهای تحتانی روده بزرگ منتهی به مقعد، ایجاد می شود. روده بزرگ و مقعد بخشی از دستگاه گوارش هستند. دستگاه گوارش مجموعهای از اندامهای توخالی است که در لولهای دراز و پیچخورده از دهان تا مقعد به هم متصل شدهاند.
حرکت عضلات در دستگاه گوارش، همراه با ترشح هورمون ها و آنزیم ها، امکان هضم غذا را فراهم می کند. در پروکتیت، التهاب پوشش راست روده- به نام مخاط راست روده- ناراحت کننده و گاهی دردناک است. این عارضه ممکن است منجر به خونریزی یا ترشحات مخاطی از راست روده و علائم دیگری نیز شود.
علائم و علل پروکتیت
چه چیزی باعث پروکتیت می شود؟
پروکتیت علل زیادی دارد، از جمله شرایط حاد، ناگهانی و کوتاه مدت، و مزمن یا طولانی مدت. از جمله علل می توان به موارد زیر اشاره کرد:
بیماری های مقاربتی (STDs): بیماریهای مقاربتی که بر اثر داشتن رابطه جنسی مقعدی ایجاد میشوند، یکی از علل شایع پروکتیت هستند. عفونت های رایج بیماری های مقاربتی مانند سوزاک، کلامیدیا، سیفلیس و تبخال می توانند باعث پروکتیت شوند. پروکتیت ناشی از تبخال ممکن است به ویژه در افرادی که به ویروس HIV آلوده هستند، شدید باشد.
عفونت های غیر مقاربتی: عفونت هایی که از راه جنسی منتقل نمی شوند نیز می توانند باعث پروکتیت شوند. سالمونلا و شیگلا نمونههایی از باکتریهای غذایی هستند که میتوانند باعث پروکتیت شوند. پروکتیت استرپتوکوکی گاهی اوقات در کودکان مبتلا به گلودرد استرپتوکوکی (گلودرد استرپتوکوکی یک بیماری است که عامل ایجاد آن نوعی باکتری به نام استرپتوکوک است. گلودرد استرپتوکوکی دهان و لوزهها را تحت تأثیر قرار میدهد) رخ می دهد.
ترومای مقعدی پروکتیت: این مورد در اثر ضربه به ناحیه مقعد- که شامل راست روده و مقعد است – و همچنین در اثر رابطه مقعدی یا وارد کردن اشیا یا مواد مضر به راست روده، از جمله مواد شیمیایی موجود در برخی تنقیه ها (تنقیه روشی است که برای درمان تجمع مدفوع در قسمت انتهایی روده استفاده میشود. این روش درمانی بیشتر مواقع برای درمان یبوست شدید نیز استفاده میشود)، ایجاد شود.
کولیت اولسراتیو و بیماری کرون: دو نوع بیماری التهابی روده یعنی کولیت اولسراتیو و بیماری کرون، نیز می توانند باعث پروکتیت شوند. کولیت اولسراتیو باعث تحریک و زخم هایی می شود که به آن «زخم» در پوشش داخلی روده بزرگ – بخشی از روده بزرگ – و راست روده نیز می گویند. بیماری کرون معمولاً باعث تحریک قسمت تحتانی روده کوچک – که ایلئوم نیز نامیده می شود – یا کولون می شود، اما می تواند هر بخشی از دستگاه گوارش را تحت تأثیر قرار دهد.
پرتو درمانی: افرادی که ناحیه لگن را پرتودرمانی می کنند نیز ممکن است دچار پروکتیت شوند. افرادی که در معرض این خطر هستند، افرادی هستند که به سرطان راست روده، تخمدان یا پروستات مبتلا هستند و تحت پرتو درمانی آن نواحی قرار می گیرند. علائم پروکتیت پرتویی، که معمولاً خونریزی مقعدی است، معمولاً در عرض ۶ هفته پس از شروع پرتودرمانی یا بیش از ۹ ماه پس از اتمام آن رخ میدهد.
آنتی بیوتیک ها: استفاده از آنتی بیوتیک ها نیز ممکن است در برخی افراد با پروکتیت همراه باشد. می دانیم که آنتی بیوتیک ها برای از بین بردن باکتری های عامل عفونت مصرف می شوند، ولی می توانند باکتری های غیر مضر یا عادی موجود در دستگاه گوارش را نیز از بین ببرند. از بین رفتن باکتری های کامنسال می تواند به سایر باکتری های مضر که معروف به کلستریدیوم دیفیسیل هستند، اجازه دهد تا در روده بزرگ و رکتوم عفونت ایجاد کنند.

علائم پروکتیت چیست؟
تنسموس احساس ناتوانی و ناراحت کننده در تخلیه روده بزرگ است، حتی اگر مدفوعی برای دفع باقی نمانده باشد.این مورد یکی از شایع ترین علائم پروکتیت است. علائم دیگر معمولا شامل موارد زیر باشد:
- حرکات خونی روده.
- خونریزی از راست روده.
- احساس پری رکتوم.
- درد مقعد.
- درد کرامپی شکم.
- ترشح مخاط یا چرک مقعدی.
- اسهال یا دفع مکرر مدفوع شل یا مایع.
تشخیص و آزمایشات پروکتیت
پروکتیت چگونه تشخیص داده می شود؟
برای تشخیص پروکتیت، سابقه بیمار بررسی شده معاینه فیزیکی انجام می شود. بیمار علائم بیماری، شرایط پزشکی فعلی و گذشته، سابقه خانوادگی و رابطه خود را که ریسک ابتلا به پروکتیت ناشی از بیمارهای مقاربتی را افزایش می دهد، را به پزشک می گوید. معاینه فیزیکی هم شامل ارزیابی علائم حیاتی بیمار، معاینه شکم و معاینه راست روده است.
بر اساس معاینه فیزیکی بیمار، علائم و سایر اطلاعات پزشکی، پزشک تصمیم میگیرد که کدام آزمایشهای آزمایشگاهی و آزمایشهای تشخیصی مورد نیاز است. آزمایشهای آزمایشگاهی ممکن است شامل آزمایشهای خون مانند شمارش کامل خون برای ارزیابی از دست دادن خون یا عفونت، آزمایشهای مدفوع برای جداسازی و شناسایی باکتریهایی باشد که ممکن است باعث بیماری شوند و غربالگری بیماریهای مقاربتی انجام می شود. همچنین ممکن است پزشک از یکی از تست های تشخیصی زیر استفاده کند:
آنوسکوپی: این آزمایش با باز کردن مقعد با استفاده از ابزار خاصی به نام آنوسکوپ، امکان معاینه کانال مقعد و پایین رکتوم را فراهم می کند.
سیگموئیدوسکوپی و کولونوسکوپی انعطاف پذیر: این آزمایشات برای کمک به تشخیص بیماری کرون استفاده می شود. تستها مشابه هستند، اما از کولونوسکوپی برای مشاهده کل کولون و راست روده استفاده میشود، در حالی که سیگموئیدوسکوپی انعطافپذیر فقط برای مشاهده کولون تحتانی و راست روده استفاده میشود. برای هر دو آزمایش، دستورالعملهای کتبی توسط پزشک ارائه میشود تا بیمار آنها را در خانه قبل از آزمایش انجام دهد. ممکن است از فرد خواسته شود ۱ تا ۳ روز قبل از آزمایش رژیم غذایی مایع شفاف داشته باشد. همچنین ممکن است شب قبل از آزمایش نیاز به ملین باشد. یک یا چند تنقیه ممکن است شب قبل و حدود ۲ ساعت قبل از آزمایش لازم باشد.
برای هر یک از آزمایشها، فرد روی تخت دراز میکشد بعد پزشک یک لوله انعطافپذیر را وارد مقعد میکند. یک دوربین کوچک روی لوله یک تصویر ویدئویی از پوشش روده را به صفحه کامپیوتر می فرستد. پزشک می تواند التهاب، خونریزی یا زخم روی دیواره روده بزرگ را ببیند. پزشک همچنین ممکن است با بریدن مقداری بافت از پوشش روده بیوپسی انجام دهد. فرد بیوپسی را احساس نخواهد کرد. پزشک برای تایید تشخیص، بافت را با میکروسکوپ بررسی می کند. در بیشتر موارد، یک آرام بخش سبک و احتمالاً مسکن، به افراد کمک می کند تا در طول کولونوسکوپی آرام شوند.
گرفتگی یا نفخ ممکن است در یک ساعت اول پس از آزمایش رخ دهد. رانندگی تا ۲۴ ساعت پس از کولونوسکوپی مجاز نیست تا اثر داروی آرامبخش از بین برود. قبل از قرار ملاقات، فرد باید برای رفتن به خانه همراهی با خودش داشته باشد. بهبودی کامل تا روز بعد انتظار می رود.
آزمایشهای تشخیصی فوق ممکن است در بیمارستان یا مرکز سرپایی توسط متخصص گوارش – یک پزشک متخصص در بیماریهای گوارشی – انجام شود.
بهترین روشهای درمان پروکتیت
پروکتیت چگونه درمان می شود؟
درمان پروکتیت به علت آن بستگی دارد. هدف از درمان کاهش التهاب، کنترل علائم و از بین بردن عفونت موجود است. فقط یک پزشک می تواند علت پروکتیت و بهترین روش درمانی را تعیین کند. با مراقبت های پزشکی مناسب، پروکتیت را می توان با موفقیت درمان کرد.
پروکتیت ناشی از عفونت
اگر آزمایشات آزمایشگاهی وجود عفونت بیمارهای مقاربتی یا غیر مقاربتی را تأیید کند، دارو بر اساس نوع عفونت یافت شده تجویز می شود. آنتی بیوتیک ها برای از بین بردن باکتری ها تجویز می شوند. داروهای ضد ویروسی برای درمان ویروس ها تجویز می شوند. اگرچه برخی از ویروس های مقاربتی را نمی توان از بین برد، داروهای ضد ویروسی می توانند علائم آنها را کنترل کنند.
پروکتیت ناشی از علل دیگر
اگر استفاده از آنتی بیوتیک باعث ایجاد پروکتیت شود، پزشک آنتی بیوتیک متفاوتی را تجویز خواهد کرد که برای از بین بردن باکتری های مضر ایجاد شده در روده ساخته شده است. اگر پروکتیت ناشی از ترومای مقعدی باشد، فعالیتی که باعث التهاب می شود باید متوقف شود. بهبودی معمولا در ۴ تا ۶ هفته اتفاق می افتد. پزشک ممکن است داروهای بدون نسخه مانند داروهای ضد اسهال و داروهایی که برای تسکین درد استفاده می شود مانند آسپرین و ایبوپروفن را توصیه کند.
درمان پروکتیت پرتویی بر اساس علائم است. پروکتیت پرتویی که تنها علائم خفیفی مانند خونریزی گاه به گاه یا تنسموس دارد، ممکن است بدون درمان بهبود یابد. برای افرادی که خونریزی مداوم یا شدید دارند، ممکن است از درمان حرارتی برای توقف خونریزی و التهاب استفاده شود. درمان حرارتی در طول سیگموئیدوسکوپی انعطاف پذیر یا کولونوسکوپی انجام می شود و پوشش راست روده را با یک پروب حرارتی، جریان الکتریکی یا لیزر هدف قرار می دهد.
انعقاد پلاسما آرگون رایج ترین درمان حرارتی است که برای کنترل خونریزی در پروکتیت پرتویی استفاده می شود. در بسیاری از موارد، چندین درمان مورد نیاز است. انسداد ناشی از تنگی – باریک شدن راست روده – ناشی از پروکتیت پرتویی ممکن است با نرم کننده های مدفوع در موارد خفیف درمان شود. در افرادی که تنگیهای باریکتری دارند، ممکن است نیاز به اتساع برای بزرگکردن ناحیه باریک باشد. سوکرالفات، ۵-آمینوسالیسیلیک اسید – معروف به ۵-ASA – یا تنقیه کورتیکواستروئیدی نیز می توانند برای کاهش درد و کاهش التهاب ناشی از پروکتیت تشعشع استفاده شوند، اگرچه اثربخشی آنها محدود است.
هنگامی که یک بیماری التهابی روده مزمن مانند کولیت اولسراتیو یا بیماری کرون باعث پروکتیت می شود، هدف درمان کاهش التهاب، کنترل علائم، و القا و حفظ بهبودی است – دوره ای که فرد بدون علامت است. درمان بستگی به وسعت و شدت بیماری دارد.
داروهای ضد التهاب: پروکتیت خفیف را معمولا با مزالامین موضعی، چه شیاف یا تنقیه، درمان می کنند. برخی از افراد مبتلا به بیماری التهابی روده و پروکتیت نمی توانند درمان رکتوم را با شیاف های ۵-ASA یا تنقیه تحمل کنند یا ممکن است پاسخ ناقصی داشته باشند. برای این افراد، پزشک داروهای خوراکی را به تنهایی یا همراه با درمان راست روده تجویز می کند. داروهای خوراکی که معمولاً برای پروکتیت استفاده می شوند حاوی سالیسیلات هستند. اینها شامل داروهای حاوی سولفاسالازین یا مسالامین مانند آساکول، دیپنتوم یا پنتاسا است. عوارض جانبی احتمالی مصرف خوراکی داروهای حاوی سولفاسالازین یا مسالامین عبارتند از تهوع، استفراغ، سوزش سر دل، اسهال و سردرد. بهبود علائم، از جمله کاهش خونریزی، می تواند در عرض چند روز رخ دهد، اگرچه بهبودی کامل به ۴ تا ۶ هفته درمان نیاز دارد.
کورتیزون یا استروئیدها: این داروها که کورتیکواستروئیدها نیز نامیده می شوند، در کاهش التهاب موثر هستند. پردنیزون و بودزوناید نام های عمومی دو داروی این گروه هستند. کورتیکواستروئیدها برای پروکتیت ممکن است به شکل قرص، شیاف یا تنقیه مصرف شوند. هنگامی که علائم در بدترین حالت خود قرار دارند، معمولاً کورتیکواستروئیدها در دوزهای زیاد تجویز می شوند. پس از کنترل علائم، دوز به تدریج کاهش می یابد. کورتیکواستروئیدها می توانند عوارض جانبی جدی ایجاد کنند، از جمله حساسیت بیشتر به عفونت و پوکی استخوان یا ضعیف شدن استخوان ها.
سرکوبگرهای سیستم ایمنی و داروهایی که سیستم ایمنی را سرکوب میکنند – به نام داروهای سرکوبکننده سیستم ایمنی – برای درمان پروکتیت نیز استفاده میشوند. رایج ترین دارویی که تجویز می شود، ۶- مرکاپتوپورین یا یک داروی مرتبط، آزاتیوپرین است. داروهای سرکوب کننده سیستم ایمنی با مسدود کردن واکنش ایمنی که به التهاب کمک می کند، عمل می کنند. این داروها ممکن است عوارض جانبی مانند تهوع، استفراغ و اسهال ایجاد کنند و ممکن است مقاومت فرد در برابر عفونت را کاهش دهند. برخی از بیماران با ترکیبی از کورتیکواستروئیدها و داروهای سرکوب کننده سیستم ایمنی درمان می شوند. برخی از مطالعات نشان می دهد که داروهای سرکوب کننده سیستم ایمنی ممکن است اثربخشی کورتیکواستروئیدها را افزایش دهند.
اینفلیکسیماب (رمیکید): محققان دریافته اند که سطوح بالایی از پروتئین تولید شده توسط سیستم ایمنی به نام فاکتور نکروز تومور (TNF) در افراد مبتلا به بیماری کرون وجود دارد. اینفلکسی مب اولین دارو از داروهایی است که به مواد TNF متصل می شود تا پاسخ التهابی بدن را مسدود کند. سازمان غذا و داروی آمریکا این دارو را برای درمان بیماری کرون متوسط تا شدید که به درمانهای استاندارد (مواد مزالامین، کورتیکواستروئیدها، داروهای سرکوبکننده سیستم ایمنی) پاسخ نمیدهد و برای درمان فیستولهای باز و تخلیهکننده تأیید کرده است. این دارو همچنین به افرادی که بیماری کرون با پروکتیت دارند داده می شود. برخی از مطالعات نشان می دهد که اینفلیکسیماب ممکن است اثربخشی داروهای سرکوب کننده سیستم ایمنی را افزایش دهد.
عفونت باکتریایی می تواند با شعله ور شدن کولیت اولسراتیو یا بیماری کرون رخ دهد. آنتی بیوتیک ها همچنین احتمالا برای درمان شعله ور شدن در افراد مبتلا به بیماری التهابی روده و پروکتیت استفاده شوند.
رژیم غذایی و تغذیه
زمانی که اسهال یا دفع مکرر مدفوع شل یا مایع اتفاق می افتد، نوشیدن مایعات زیاد بسیار مهم است.
پرهیز از کافئین و غذاهای چرب، پر فیبر یا شیرین معمولا علائم اسهال را کاهش می دهد. برخی از افراد همچنین در هضم لاکتوز – قند موجود در شیر و فرآورده های شیر – در طول یا بعد از یک دوره اسهال مشکل دارند. ماست که لاکتوز کمتری نسبت به شیر دارد، اغلب بهتر جواب می دهد. ماست با کشتهای باکتریایی فعال و زنده ممکن است به افراد کمک کند تا سریعتر از اسهال بهبود یابند.
اگر علائم اسهال بهبود یابد، می توان غذاهای نرم و ملایم از جمله موز، برنج ساده، سیب زمینی آب پز، نان تست، هویج پخته و مرغ پخته شده بدون پوست یا چربی را به رژیم غذایی اضافه کرد. اگر اسهال متوقف شود، در صورت جواب دادن یک رژیم غذایی عادی از سر گرفته می شود.
اگر پروکتیت درمان نشود
پروکتیتی که درمان نشود یا به درمان پاسخ ندهد ممکن است منجر به عوارض زیر شود.
- خونریزی شدید و کم خونی: وضعیتی که در آن گلبول های قرمز خون کمتر یا کوچکتر از حد طبیعی هستند، به این معنی که اکسیژن کمتری به سلول های بدن منتقل می شود.
آبسه ها – نواحی دردناک، متورم و پر از چرک ناشی از عفونت. - زخم در پوشش روده.
- فیستول: اتصالات غیر طبیعی بین دو قسمت داخل بدن.
به یاد داشته باشید، افرادی که علائم پروکتیت دارند به مراقبت پزشکی نیاز دارند. در صورت تشخیص پروکتیت، بیماران باید تمام داروهای تجویز شده را مصرف کنند و برای قرار ملاقات بعدی به پزشک شان مراجعه کنند تا مطمئن شوند که علت التهاب با موفقیت درمان شده است.
توجه: ما پزشک نیستیم و همه داروها و روش های درمانی که در این نوشته بیان شدند باید زیر نظر پزشک متخصص مصرف و اجرا شوند.
پیشگیری از پروکتیت
آیا می توان از پروکتیت پیشگیری کرد؟
افرادی که رابطه از ناحیه مقعد دارند می توانند با استفاده از کاندوم از ابتلا به پروکتیت مرتبط با بیماریهای مقاربتی پیشگیری کنند. اگر ترومای مقعدی باعث ایجاد پروکتیت شده باشد، توقف فعالیتی که باعث التهاب می شود معمولا باعث توقف التهاب و جلوگیری از بازگشت آن می شود.
سایر علل پروکتیت همیشه قابل پیشگیری نیستند. با این حال، علائم آنها توسط پزشک قابل درمان است.